Auf dem Melder bekommt ihr die Info: „Geburt, Kopf sichtbar.“ Dieses Meldebild ist selten, aber aus eigener Erfahrung kann ich sagen, welche Gedanken einem durch den Kopf gehen. Wir haben für euch die wichtigsten Fakten zur präklinischen Geburt zusammengefasst.
Das pdf zu dieser Folge findet Ihr hier:
V1.1: Konkretisierung Abnabelungszeitpunkt
Einleitung
Die präklinische Geburt ist ein seltenes und meist freudiges Ereignis. Dennoch bestehen häufig Ängste, wie mit dieser Situation umzugehen ist.
Fact 1 – ERKENNEN-GEHT’S LOS?!
Die erste Frage ist: Geht es wirklich los oder hab ich noch Zeit, in die nächste Geburtsklinik zu kommen. Zeichen für eine unmittelbar bevorstehende Geburt sind z.B.:
- Fremdkörpergefühl
- Presswehen
- Wehen, die kaum noch veratmet werden können
- Wehen im Abstand von weniger als 2-5 Minuten
- ein klaffender After
- Kindskopf sichtbar
In diesen Fällen müsst ihr euch auf eine Hausgeburt einstellen.
Eine Inspektion der Region ist sinnvoll, um zu schauen, ob ein Kindsteil sichtbar ist, ob Blutungen bestehen oder ob ein Nabelschnurvorfall vorliegt. Bitte vorher mit der Mutter abstimmen, ob das für Sie in Ordnung ist. Eine Palpation ist für nicht routinierte Geburtshelfer unnötig und kontraproduktiv. Häufig geht es ab der 2. Geburt schneller.
Fact 2 – Vorbereitung!
Ok. Es ist soweit. Das Kind kommt jetzt und es kommt hier. Kurz durchatmen und das weitere Prozedere planen und mit dem Team kommunizieren. Holt euch Verstärkung.
Sobald das Kind da ist, müsst ihr neben der Mutter auch das Neugeborene versorgen. Teilt euer Team ein: Ein Team Kind, ein Team Mutter.
Schafft eine ruhige Atmosphäre. Die Mutter erhält einen großlumigen Zugang. Bereitet das Notfallequipment sowohl für die Mutter als auch für das Kind vor. Ein Versorgungsplatz für das Neugeborene sollte eingerichtet sein. Schützt das Neugeborene vor Zugluft und sorgt für einen warmen Raum. Wie man einen Platz zur Erstversorgung eines Neugeborenen aufbauen kann, zeigt euch Silja hier.
Fact 3 – ABLAUF GEBURT!
Die meisten Geburten funktionieren ohne unser Zutun. Unterstützt die Mutter mental. Der Kopf tritt idR zuerst durch den Geburtskanal. Niemals am Kopf ziehen. Die Nabelschnur liegt häufig um den Hals. Eventuell sollte diese vorsichtig vom Hals abgewickelt werden. Die Schulter tritt als nächstes vor. Während einer Wehe senkt ihr vorsichtig den Kopf ab. Ist der Oberarm vollständig entwickelt, hebt den Kopf vorsichtig an. Kein Zug am Kopf! Füße und Beine sind meist problemlos. Achtet unbedingt auf den Wärmeerhalt. Ist das Kind da, das Kind abtrocken, Wärmeerhalt sicherstellen und einen zügigen, Transport organisieren. Fordert ggf. einen 2. RTW mit Inkubator nach. Zum Abnabeln 2 Nabelklemmen ca. 10cm (Handbreite) vom Kindsnabel entfernt ansetzen und die Nabelschnur zwischen den Klemmen durchtrennen. Bei instabilen Kindern sollte eine sofortige Abnabelung erfolgen, bei stabilen Kindern muss die Abnabelung nicht sofort erfolgen.
Geht es dem Kind gut, kann man es, wenn von der Mutter in der Situation gewünscht, gerne direkt an die Brust legen. Das fördert ein frühes Bonding.
Fact 4 – SOFORTIGER TRANSPORT!
Es gibt Fälle, wo eine Hausgeburt mit hohem Risiko für Mutter und Kind verbunden ist.
Keine Hausgeburt bei:
- Plazenta Praevia
- Bek. Beckenendlage
- Querlage
- SSW < 36,
- Nabelschnurvorfall
- starke Blutungen
In diesen Fällen: Beckenhochlagerung, ggf. Tokolyse (z.B. Fenoterol) in Rücksprache mit der Geburtsklinik und Notfalltransport in die Geburtsklinik. Ein Blick in den Mutterpass bietet viele Informationen (SSW, Komplikationen, Risiken, Anzahl Schwangerschaften usw.).

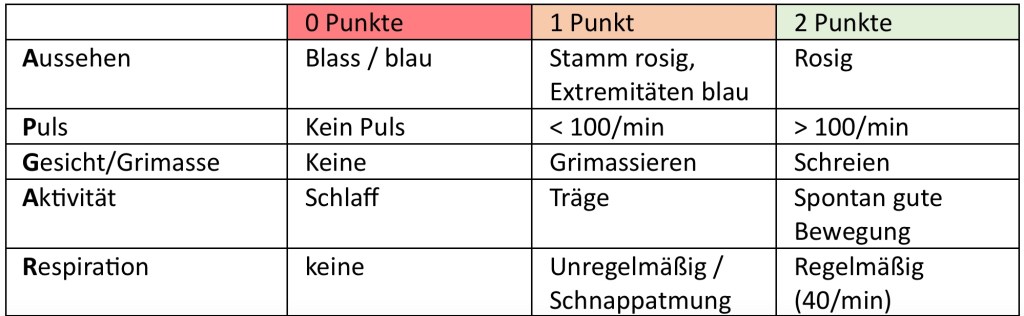
Fact 5 – KIND BEURTEILEN!
Für eine erste Einschätzung achtet auf Atmung, Tonus und Herzfrequenz. Zur Dokumentation sollte nach 1, 5 und 10min der APGAR bestimmt werden. Da es so wichtig ist, sei hier noch einmal auf den Wärmeerhalt hingewiesen!
Auch wenn das Thema hier nicht vollständig und abschließend behandelt werden kann, hoffen wir, dass wir euch ein wenig Hilfe an die Hand geben können. Weitere Infos und Videos findet ihr unten bei Quellen und weiterführenden Infos!
Quellen und weiterführende Infos:
Geburtshilfe im Rettungsdienst – Anamnese und Untersuchung
Geburtshilfe im Rettungsdienst Teil 2 – Das Kind kommt!
Neugeborenen-Versorgung: Die Basics
Versorgung von Neugeborenen – Vorbereitung ist die halbe Miete! Das „Storchennest“!
NERDfall Nr. 30 – Teil 1: Bauchschmerzen in fortgeschrittener Schwangerschaft – was nun?

Wie seht ihr die präklinisxhe Gabe von Oxytoxin? Wenn ja, wie viel und wann ?
Hallo Anna,
empfohlen werden 3-5 IE Oxytocin nach der Geburt, insbesondere bei starken Blutungen. Das setzt aber voraus, dass Oxytocin auch mitgeführt wird. Das ist mW nicht flächendeckend der Fall. Ob bei kurzen Transporten präklinisch zwingend eine Oxytocingabe erfolgen sollte, würde ich mit einem Fragezeichen versehen, zumal die Erfahrungen in der Anwendung idR nicht besonders groß sein dürfte. Bei schweren postpartalen Hämorrhagien ist ohnehin der schnellstmögliche Transport essenziell.
Vielen Dank für den schönen und informativen Beitrag 🙂
Ich würde allerdings gerne etwas ergänzen: Ich habe kürzlich auf einer NLS Fortbildung dazu gelernt, dass gerade unter Reanimation (wenn die räumlichen Verhältnisse es hergeben) eine verzögerte Abnabelung („delayed cord clamping“) sinnvoll sein kann. Die Folgen hinsichtlich Hypoxie und Hypovolämie scheinen hierbei geringer zu sein.
Eine klare Empfehlung dazu gibt es bisher noch nicht und die Frage ist sicher auch, ob das in der Praxis immer möglich ist, aber die Aussage, ein instabiles Kind immer sofort abzunabeln könnte das ein wenig relativieren.
Beste Grüße 🙂
Danke für Euren schönen neuen Beitrag! – Zum Schluss frage ich mich, welche Bedingungen in Hinblick auf die Gurtpflicht bei Patiententransporten für den Transport von Mutter und Kind auf dem Weg in die Klinik erfüllt werden müssen? – Bin ich als für den Transport verantwortliche Notärztin oder verantwortlicher Notarzt nur auf der sicheren Seite, wenn beide getrennt voneinander mittels RTW und Baby-NAW zur Klinik transportiert werden? Sind „Bonding-Fahrten“ zulässig? Ich danke Euch, wenn Ihr dies noch ausführen könntet.
Juristisch kann ich das nicht bewerten. Auf sicherer Seite ist man am am ehesten, wenn alle (und das gilt auch für das Personal!) korrekt gesichert und angeschnallt sind.
Als Notarzt sind Sie überhaupt nicht verantwortlich für die Sicherung der Passagiere.
Diese Pflicht zur Sicherstellung der Passagiere (oder Ladung) – obliegt immer einzig und allein dem Fahrer.
Juristisch Korrekt sind natürlich nur zugelassene Sicherungsarten, auf dem Arm der Mutter – gehört da nicht dazu. – und das erfolgte „Bonding“ – wird nur noch mehr Drang nach Konsequenzen nach sich ziehen wenn es schief geht. Ein Neugeborenes welches durch den Patientenraum fliegt bei Unfall ist typischerweise tot.
Da dürfen Sie sich als Notarzt also entspannt zurück lehnen und die Arbeit die machen lassen die das in ihrer Ausbildung gelernt haben. – und bitte nicht versuchen das zu verhindern, die Verantwortung müssen Sie am Ende nämlich nicht tragen.
Guten Abend. Formal hast du sicher recht. In der Praxis der Notfallversorgung sind wir in schwierigen Situationen dankbar für ein Team, dass sich gemeinsam auf Augenhöhe berät und Entscheidungen dieser oder ähnlicher Art gemeinsam trifft und trägt.
Vielen Dank für dieses informative Video! TOP! Wie immer toll zusammengefasst und jede Menge relevante Infos ! Danke
Vielen lieben Dank für die Rückmeldung! ☺️